Medicina Basada en la evidencia en Gastroenterología
255
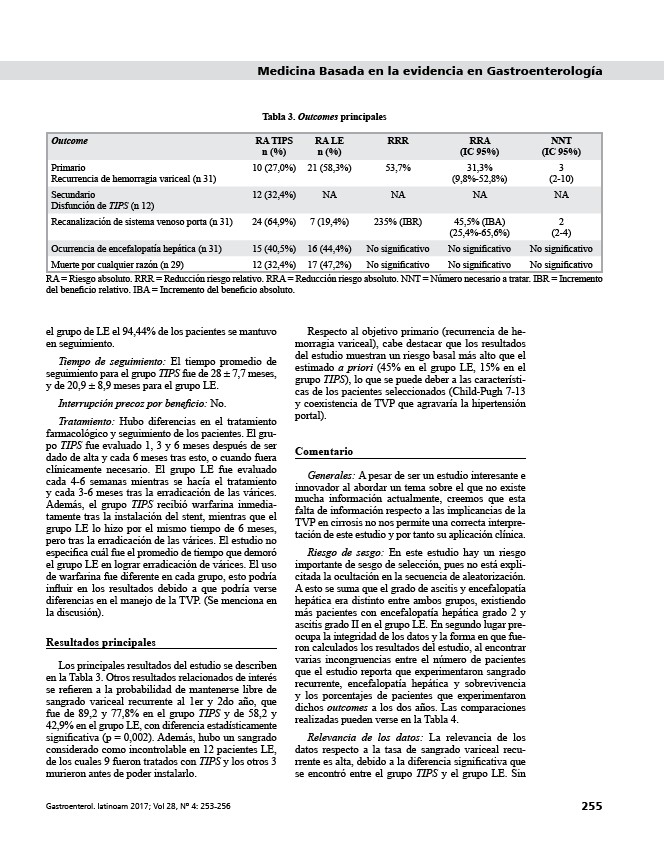
Tabla 3. Outcomes principales
el grupo de LE el 94,44% de los pacientes se mantuvo
en seguimiento.
Tiempo de seguimiento: El tiempo promedio de
seguimiento para el grupo TIPS fue de 28 ± 7,7 meses,
y de 20,9 ± 8,9 meses para el grupo LE.
Interrupción precoz por beneficio: No.
Tratamiento: Hubo diferencias en el tratamiento
farmacológico y seguimiento de los pacientes. El grupo
TIPS fue evaluado 1, 3 y 6 meses después de ser
dado de alta y cada 6 meses tras esto, o cuando fuera
clínicamente necesario. El grupo LE fue evaluado
cada 4-6 semanas mientras se hacía el tratamiento
y cada 3-6 meses tras la erradicación de las várices.
Además, el grupo TIPS recibió warfarina inmediatamente
tras la instalación del stent, mientras que el
grupo LE lo hizo por el mismo tiempo de 6 meses,
pero tras la erradicación de las várices. El estudio no
especifica cuál fue el promedio de tiempo que demoró
el grupo LE en lograr erradicación de várices. El uso
de warfarina fue diferente en cada grupo, esto podría
influir en los resultados debido a que podría verse
diferencias en el manejo de la TVP. (Se menciona en
la discusión).
Resultados principales
Los principales resultados del estudio se describen
en la Tabla 3. Otros resultados relacionados de interés
se refieren a la probabilidad de mantenerse libre de
sangrado variceal recurrente al 1er y 2do año, que
fue de 89,2 y 77,8% en el grupo TIPS y de 58,2 y
42,9% en el grupo LE, con diferencia estadísticamente
significativa (p = 0,002). Además, hubo un sangrado
considerado como incontrolable en 12 pacientes LE,
de los cuales 9 fueron tratados con TIPS y los otros 3
murieron antes de poder instalarlo.
Respecto al objetivo primario (recurrencia de hemorragia
variceal), cabe destacar que los resultados
del estudio muestran un riesgo basal más alto que el
estimado a priori (45% en el grupo LE, 15% en el
grupo TIPS), lo que se puede deber a las características
de los pacientes seleccionados (Child-Pugh 7-13
y coexistencia de TVP que agravaría la hipertensión
portal).
Comentario
Generales: A pesar de ser un estudio interesante e
innovador al abordar un tema sobre el que no existe
mucha información actualmente, creemos que esta
falta de información respecto a las implicancias de la
TVP en cirrosis no nos permite una correcta interpretación
de este estudio y por tanto su aplicación clínica.
Riesgo de sesgo: En este estudio hay un riesgo
importante de sesgo de selección, pues no está explicitada
la ocultación en la secuencia de aleatorización.
A esto se suma que el grado de ascitis y encefalopatía
hepática era distinto entre ambos grupos, existiendo
más pacientes con encefalopatía hepática grado 2 y
ascitis grado II en el grupo LE. En segundo lugar preocupa
la integridad de los datos y la forma en que fueron
calculados los resultados del estudio, al encontrar
varias incongruencias entre el número de pacientes
que el estudio reporta que experimentaron sangrado
recurrente, encefalopatía hepática y sobrevivencia
y los porcentajes de pacientes que experimentaron
dichos outcomes a los dos años. Las comparaciones
realizadas pueden verse en la Tabla 4.
Relevancia de los datos: La relevancia de los
datos respecto a la tasa de sangrado variceal recurrente
es alta, debido a la diferencia significativa que
se encontró entre el grupo TIPS y el grupo LE. Sin
Outcome RA TIPS
n (%)
RA LE
n (%)
RRR RRA
(IC 95%)
NNT
(IC 95%)
Primario
Recurrencia de hemorragia variceal (n 31)
10 (27,0%) 21 (58,3%) 53,7% 31,3%
(9,8%-52,8%)
3
(2-10)
Secundario
Disfunción de TIPS (n 12)
12 (32,4%) NA NA NA NA
Recanalización de sistema venoso porta (n 31) 24 (64,9%) 7 (19,4%) 235% (IBR) 45,5% (IBA)
(25,4%-65,6%)
2
(2-4)
Ocurrencia de encefalopatía hepática (n 31) 15 (40,5%) 16 (44,4%) No significativo No significativo No significativo
Muerte por cualquier razón (n 29) 12 (32,4%) 17 (47,2%) No significativo No significativo No significativo
RA = Riesgo absoluto. RRR = Reducción riesgo relativo. RRA = Reducción riesgo absoluto. NNT = Número necesario a tratar. IBR = Incremento
del beneficio relativo. IBA = Incremento del beneficio absoluto.
Gastroenterol. latinoam 2017; Vol 28, Nº 4: 253-256