Caso Clínico
Extracci ón endosc ópica de c álcu los panc reáticos - D. da Costa G. et al.
Introducción
La pancreatitis crónica (PC) es una entidad diferente
a la pancreatitis aguda (PA), ya que posee cambios
morfológicos y funcionales que, como regla, progresan
a un estado crónico de fibrosis e insuficiencia pancreática
exo y endocrina1-3. La relación de PA y PC ha
sido ampliamente discutida: durante décadas la PC fue
considerada como resultado de episodios recurrentes
de PA. Posteriormente se cuestionó seriamente esta
posibilidad, luego volvió la teoría antigua con nuevo
nombre: secuencia necrosis-fibrosis. Por otro lado, ha
sido siempre claro que la PC puede evolucionar por
reagudizaciones, la PC está considerada como una de
las posibles causas de pancreatitis aguda recurrente
(PAR). En la práctica clínica, a menudo es imposible
distinguir clínicamente entre PA o la primera manifestación
de PC4, sólo el seguimiento permite diferenciar
entre las dos entidades.
La principal etiología de la PC es el consumo de
alcohol asociado a otros factores nutricionales y genéticos.
En cambio, la patología biliar, colelitiasis, es la
principal causa de la PA y sólo excepcionalmente lleva
al desarrollo de una PC por mecanismo obstructivo.
La hipertrigliceridemia no tratada, con valores sobre
1.000 mg/dL puede provocar PA recurrente y como
tal, participar en el desarrollo de PC. La hipercalcemia
también puede provocar PA y PC, sin embargo, sólo
en una minoría de casos de hiperparatiroidismo primario
se observa compromiso pancreático, sea agudo
o crónico. Otros factores, como el tabaquismo, tienen
importancia en ambas enfermedades pancreáticas.
Una vez identificada la etiología de una PAR, se
hacen todos los esfuerzos para su eliminación. La situación
es más difícil si la PAR es idiopática, es decir,
no sabemos cuál sería el factor etiológico a resolver, o
la causa es una PC que no tiene tratamiento curativo.
Sin embargo, existen alternativas para el tratamiento
endoscópico si se logra identificar causa anatómica
de la recurrencia, como la estenosis del conducto
pancreático principal o la presencia de cálculos pancreáticos
obstructivos.
Presentamos un paciente derivado a nuestro centro
por PAR asociado a hipertrigliceridemia, cuyo estudio
demostró cambios morfológicos compatibles con PC
y que fue tratado mediante extracción de cálculos
pancreáticos e instalación de prótesis en el conducto
pancreático principal.
Caso clínico
Paciente masculino de 30 años con antecedentes de
cinco episodios de PA. Durante su primer episodio en
el año 2007 el paciente estuvo hospitalizado durante
20 días y bajó 24 kg de peso. Se consideró secundaria
a hipertrigliceridemia de 1.200 mg/dL, ya que la
colangiopancreato-resonancia magnética (CPRM) no
mostró litiasis biliar. Se realizó sondeo duodenal que
mostró cristales de colesterol, bilirrubinato de calcio y
cruces de malta, por lo que se realizó colecistectomía
vía laparoscópica el año 2008, la cual no demostró
cálculos. Presentó segunda PA en el año 2013 asociada
nuevamente a triglicéridos (TG) de 950 mg/dL,
y tercera PA en noviembre del año 2016. Esta vez el
valor de TG fue 650 mg/dL, y quedó finalmente en
tratamiento con ciprofibrato 100 mg. En enero del año
2017 presentó cuarta PA, donde estuvo hospitalizado
durante 10 días. En esta ocasión los TG, calcemia
y pruebas hepáticas fueron normales. Se realizó
tomografía computada que mostró calcificaciones
pancreáticas. La CPRM mostró conducto pancreático
principal dilatado y tortuoso con imágenes hipointensas
en T2 sugerentes de cálculos en el conducto
pancreático principal.
El paciente acudió a urgencia en marzo del año
2017, aproximadamente 6 semanas después de la
pancreatitis anterior, donde se confirmó su quinto
episodio de PA con triglicéridos, calcemia y pruebas
hepáticas normales. Lipasa 11.816 (normal < 300). Se
hospitalizó con diagnóstico de PA leve BISAP 0. Para
etapificación de PC ya confirmada por las imágenes
previas, se realizó glicemia en ayunas y HbA1c que
fueron normales y elastasa fecal con resultado de
> 500 ug/g, descartando insuficiencia exo y endocrina.
El nivel de IgG4 fue también normal.
Después de la resolución de su dolor se realizó
CPRE. Se observó papila mayor pequeña y levemente
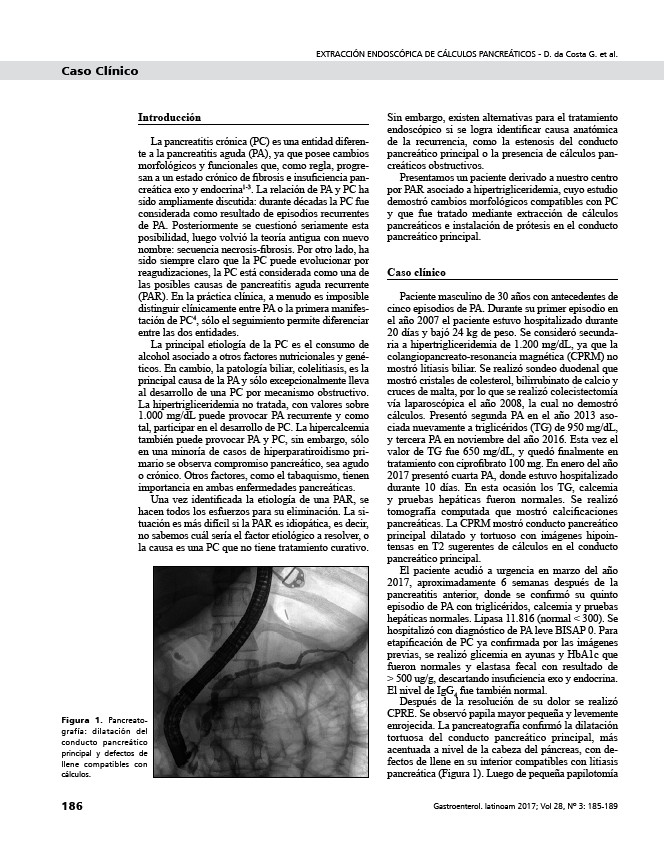
enrojecida. La pancreatografía confirmó la dilatación
tortuosa del conducto pancreático principal, más
acentuada a nivel de la cabeza del páncreas, con defectos
de llene en su interior compatibles con litiasis
pancreática (Figura 1). Luego de pequeña papilotomía
Figura 1. Pancreatografía:
dilatación del
conducto pancreático
principal y defectos de
llene compatibles con
cálculos.
186 Gastroenterol. latinoam 2017; Vol 28, Nº 3: 185-189